DHAP
Information om kemoterapi
Du skal nu i gang med behandling med DHAP.
I Afdeling X bestræber vi os på, at du og dine pårørende skal føle jer inddraget i behandlingen. Vi ved, at mange patienter gerne vil vide mere om, hvad de selv kan gøre undervejs i behandlingen. Flere steder vil du møde dette symbol ![]() . Her finder du anvisninger på, hvad du selv kan være opmærksom
. Her finder du anvisninger på, hvad du selv kan være opmærksom
på, eller forslag til hvad du selv kan gøre for at forebygge bivirkninger eller forberede dig på behandlingen. Symbolet ![]() gør dig opmærksom på de bivirkninger, du kan opleve.
gør dig opmærksom på de bivirkninger, du kan opleve.
Hvis du og dine pårørende læser dette forud for behandlingen, får I et godt overblik over forløbet.
Venlig hilsen
Personalet på Hæmatologisk Afdeling X
DHAP består af Dexamthason (binyrebarkhormon), cytarabin og cisplatin (to forskellige slags kemoterapi). De to typer kemoterapi rammer de celler, der deler sig hurtigt, som kræftceller gør. Binyrebarkhormon hæmmer kræftcellernes vækst. Sammen virker de tre stoffer effektivt mod din lymfekræft.
Du er indlagt, mens du får behandlingen. De fleste får behandlingen i det, vi kalder en serie over tre uger. Se illustrationen på næste side for at få et overblik over en typisk behandlingsserie. Vær dog opmærksom på, at alle behandlingsforløb tilrettelægges individuelt. Din læge på afdelingen vil fortælle
dig, hvordan dit forløb vil komme til at se ud.
Før du starter behandlingen, skal du have en PET-CT eller CT-scanning samt en knoglemarvsundersøgelse for at se, hvor udbredt din sygdom er. Disse undersøgelser gentages flere gange i løbet af dit behandlingsforløb for at se, hvordan behandlingen virker på din sygdom. Dog gentager vi kun knoglemarvsundersøgelsen, hvis der var kræftceller i knoglemarven ved første
undersøgelse.
Før hver behandlingsserie får du også lavet en nyrefunktionsundersøgelse for at vurdere, hvor meget kemoterapi dine nyrer kan tåle.
Derudover skal du have anlagt et centralt venekateter (CVK). Et CVK er en større adgang til blodbanen end drop eller venflon i armen. Det anvendes til kemoterapi og væskebehandling i forbindelse hermed. CVK lægges ind i en større blodåre på brystkassen, tæt ved kravebenet. Det tilstræbes, at du bibeholder dit CVK igennem hele behandlingsforløbet.
Du vil få udleveret særskilt information om anlæggelse af CVK.
Du skal have taget blodprøver før din indlæggelse. Dem kan du fx få taget hos egen læge eller på et lokalt sygehus. Dagen før selve indlæggelsen møder du i vores modtagelse X3, hvor du vil få optaget journal af en læge. Du får også lavet en nyrefunktionsundersøgelse. Undersøgelsen tager fem timer.
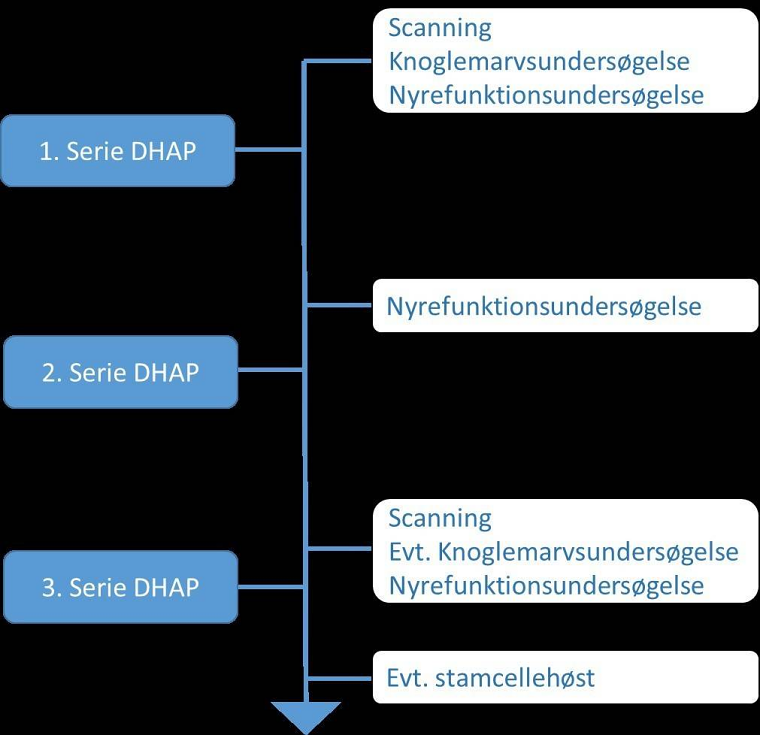
Se skema over et typisk behandlingsforløb herunder:
Dag 1 i din behandling
Du møder i X Nord, hvor du skal være indlagt i 3 døgn. Når du kommer ind, får du Dexamethason med det samme, da det kan påvirke din nattesøvn, hvis du tager det for sent på dagen. Det er en del af din behandling. Derefter får du koblet en CADD-pumpe til dit CVK. Det er en lille infusionspumpe, der sørger for at din behandling løber ind i den rigtige hastighed. Via pumpen får du væske i dit CVK i
seks timer, før du får selve kemoterapien sammen med væsken. Cirka en time inden kemoterapien, får du kvalmestillende behandling.
Væskebehandlingen har til formål at skåne dine nyrer, da kemoterapien kan påvirke dem. Pumpen opbevares i en specialdesignet taske, som du kan bære om skulderen. Det giver dig mulighed for at bevæge dig omkring på afdelingen, mens du får din behandling. Væsken og kemoterapien skal løbe uden afbrydelser indtil næste aften.
På grund af væskebehandlingen kan du komme til at ophobe væske i kroppen, og du kan få brug for vanddrivende medicin.
Dag 2 i din behandling
Når den første del af behandlingen er slut, kobles du fra væske og kemoterapi og skifter til en anden type kemoterapi. Pumpen indstilles, så du får behandlingen kl. 20 samme aften og kl. 8 næste morgen. Denne form for kemoterapi løber ind over tre timer.
Dag 3 i din behandling
CADD-pumpen starter din kemoterapi kl. 8 og løber igen i tre timer. Bagefter får du en indsprøjtning med vækstfaktor i underhuden for at stimulere dannelsen af hvide blodlegemer i knoglemarven for at undgå at påvirke dit immunforsvar på lang sigt.
Samme dag bliver du udskrevet. Du får tabletter med hjem, som du skal tage som understøttende behandling. Du får tid til blodprøvekontrol og til næste behandling.
Mellem behandlingerne skal du have taget blodprøver 2 gange om ugen. Du vil blive kontaktet telefonisk af en læge, hvis der er noget i dine blodprøver, der kræver handling (fx blodtransfusion eller antibiotika mod infektion). Hvis ikke du hører noget, er det fordi blodprøverne er fine, og der ikke er behov for yderligere tiltag.
Dag | 1 | 2 | 3 | 4 |
Cisplatin | x |
|
|
|
Cytarabin kl. 20 |
| x |
|
|
Cytarabin kl. 8 |
|
| x |
|
Dexamethason | x | x | x | x |
bivirkninger
![]() Kvalme og opkast
Kvalme og opkast
En del patienter oplever kvalme og opkast. Derfor vil du også få kvalmestillende medicin sideløbende med din behandling.
![]() Det er vigtigt, at du fortsætter med at tage din kvalmestillende medicin i den aftalte periode, også selvom du ikke oplever kvalme.
Det er vigtigt, at du fortsætter med at tage din kvalmestillende medicin i den aftalte periode, også selvom du ikke oplever kvalme.
![]() Fortæl os, hvis du er meget generet af kvalme. Vi kan hjælpe dig med at justere din medicin, så den virker bedre.
Fortæl os, hvis du er meget generet af kvalme. Vi kan hjælpe dig med at justere din medicin, så den virker bedre.
![]() Du kan modvirke kvalme ved at:
Du kan modvirke kvalme ved at:
Spise hver gang du er sulten gerne mange små måltider om dagen
Drikke rigeligt gerne ca. 40 ml pr. kg. kropsvægt
Sidde op og spise
Spise let fordøjelig mad, eksempelvis frugt, desserter, kiks og lignende
Anrette maden pænt
Hvile dig i løbet af dagen
Bevæg dig hver dag og få frisk luft i løbet af dagen
Brug evt. et Seaband armbånd
Lyt gerne til musik, du kan lide det kan måske aflede din kvalme.
![]() Hårtab
Hårtab
I forbindelse med behandlingen vil du helt eller delvist tabe håret på hovedet og andre steder på kroppen. Håret vil vokse ud igen, når behandlingen er afsluttet. Det kan være anderledes i farve og struktur, når det kommer igen.
![]() Tal med os, hvis du ønsker at søge tilskud til paryk eller hat.
Tal med os, hvis du ønsker at søge tilskud til paryk eller hat.
![]() Hud og negle
Hud og negle
Du kan opleve forandringer i hud og negle. Det kan vise sig som fortykkede,
flossede eller stribede negle. Din hud kan blive tør, og du kan få brune pletter. I
sjældne tilfælde kan du få udslet. Negle og hud bliver normale igen, når
behandlingen er slut.
![]() Du har øget risiko på hudkræft, så brug gerne solcreme med en høj faktor (gerne +50) og beskyt din hud med tyndt tøj og evt. en hat på solrige dage
Du har øget risiko på hudkræft, så brug gerne solcreme med en høj faktor (gerne +50) og beskyt din hud med tyndt tøj og evt. en hat på solrige dage
![]() Brug gerne en fed, uparfumeret fugtighedscreme hver dag
Brug gerne en fed, uparfumeret fugtighedscreme hver dag
![]() Gå ikke ud i solen mellem kl. 12 og kl. 15
Gå ikke ud i solen mellem kl. 12 og kl. 15
![]() Kontakt afdelingen, hvis du får udslet, så vi evt. kan give dig behandling for det
Kontakt afdelingen, hvis du får udslet, så vi evt. kan give dig behandling for det
bivirkninger
![]() Træthed
Træthed
En af de hyppigste og mest invaliderende bivirkninger ved behandlingen er træthed. Trætheden kan have mange årsager det kan være den medicinske påvirkning af din krop, men det kan også være den psykiske belastning ved et alvorligt sygdomsforløb.
Trætheden kan påvirke dit humør, så du bliver mere irritabel eller hurtigere bliver ked af det. Trætheden aftager normalt, når du er færdig med din behandling.
![]() Det kan du selv gøre for at afhjælpe trætheden:
Det kan du selv gøre for at afhjælpe trætheden:
Tag hvilepauser i løbet af dagen. Men hvil ikke hele tiden.
Sørg for at røre dig. Gerne i frisk luft det kan give en mere normal form for træthed.
Sæt forventningerne ned. Accepter, at du ikke kan det samme som før, du blev syg.
Bed familie og venner om hjælp til praktiske gøremål.
I nogle tilfælde oplever vores patienter, at trætheden ikke aftager, når behandlingen er overstået.
![]() Kontakt os, hvis din træthed bliver ved efter afsluttet behandling.
Kontakt os, hvis din træthed bliver ved efter afsluttet behandling.
![]() Diarre
Diarre
Mange patienter får diarre. Det kan skyldes kemokurens påvirkning af slimhinden i tarmen, infektion eller behandling med antibiotika, som ændrer den normale bakterieflora i tarmen.
![]() Giv os altid besked, hvis du får diarre. Diarre defineres som mindst tre løse, vandige afføringer om dagen. Det kan føre til, at du mister vigtige salte og væske. Du kan derfor få brug for væske og salt i drop. Det kan også blive nødvendigt med antibiotika, som er direkte møntet på infektion i tarmsystemet, eller stoppende medicin.
Giv os altid besked, hvis du får diarre. Diarre defineres som mindst tre løse, vandige afføringer om dagen. Det kan føre til, at du mister vigtige salte og væske. Du kan derfor få brug for væske og salt i drop. Det kan også blive nødvendigt med antibiotika, som er direkte møntet på infektion i tarmsystemet, eller stoppende medicin.
![]() Det kan du selv gøre ved let diarre:
Det kan du selv gøre ved let diarre:
Drik rigeligt helst 40 ml væske pr. kg. kropsvægt. Drik gerne søde, energiholdige drikke som sodavand, juice, saftevand samt energi- eller proteindrikke.
Spis bananer, salte kiks og supper for at holde sukker- og saltbalancen.
Spis syrnede mælkeprodukter som A38, yoghurt, ymer, tykmælk og creme fraiche.
Følg de gamle husråd om at spise revet æble, havresuppe, hvidt brød, kartoffelmos, ris og drikke cola. I nogle tilfælde kan det bremse din diarre.
![]() Infektion
Infektion
Behandlingen giver øget risiko for infektion pga. kemoterapiens virkning på de raske celler i knoglemarven. Det gør, at antallet af hvide blodlegemer (leucocytter) nedsættes. De hvide blodlegemer er vigtige i kroppens forsvar mod infektioner. Efter hver serie kemoterapi får du en indsprøjtning med
vækstfaktor (G-CSF), som stimulerer dannelsen af de hvide blodlegemer. Så undgår du, at antallet af hvide blodlegemer er lavt i for lang tid ad gangen.
bivirkninger
![]() Kontakt os, hvis du oplever nogle af følgende symptomer, da du kan have en behandlingskrævende infektion:
Kontakt os, hvis du oplever nogle af følgende symptomer, da du kan have en behandlingskrævende infektion:
Almen utilpashed og kulderystelser
Temperatur på over 38,5
Belægninger i munden eller synkesmerter
Tegn på betændelse i huden som fx rødme omkring dit CVK
Hoste eller andre forkølelses-symptomer.
![]() Du kan minimere risikoen for infektion ved at sikre god håndhygiejne efter toiletbesøg og før måltider. Du bør også undgå kontakt med personer, der hoster, er forkølede eller har feber.
Du kan minimere risikoen for infektion ved at sikre god håndhygiejne efter toiletbesøg og før måltider. Du bør også undgå kontakt med personer, der hoster, er forkølede eller har feber.
![]() Blodmangel (lav blodprocent)
Blodmangel (lav blodprocent)
Kemoterapien kan give dig lav blodprocent. Det er det, vi også kalder lav hæmoglobin. Det sker, fordi kemoterapien også rammer de raske celler i knoglemarven, som ellers skal danne nye røde blodlegemer, der er med til at transportere ilt rundt i kroppen.
![]() Fortæl os altid, hvis du
Fortæl os altid, hvis du
Oplever åndenød
Har hjertebanken
Er svimmel
Har hovedpine
Er kuldskær
Er bleg
Har susen for ørerne.
Hvis vi kan måle, at blodprocenten er lav, giver vi dig en blodtransfusion.
![]() Blødning
Blødning
Du kan have øget risiko for blødning i perioder af behandlingen, fordi kemoterapien nedsætter antallet af blodplader (trombocytter). Blodplader er celler i blodet, der forhindrer blødninger.
![]() Kontakt os, hvis du får en af følgende symptomer, da du måske har brug
Kontakt os, hvis du får en af følgende symptomer, da du måske har brug
for en transfusion:
Blødning fra næse, mund eller skede
Blod i afføring eller urin
Mange blå mærker eller små røde prikker i huden.
![]() Du kan forebygge blødning ved at:
Du kan forebygge blødning ved at:
Bruge en blød tandbørste
Undgå at tage gigtpiller (Ibuprofen, Todalac o. lign.) og medicin med acetylsalisylsyre (Kodimagnyl, Treo)
Undgå kraftig fysisk anstrengelse
Holde dig fra alkohol, da det kan nedsætte funktionen af blodpladerne
Drikke rigeligt og spise fiberrigt, så du undgår at få forstoppelse, der kan være årsag til hæmorider.
![]() Hørenedsættelse og tinnitus
Hørenedsættelse og tinnitus
I sjældne tilfælde kan cisplatin give høretag og tinnitus.
![]() Kontakt os, hvis du oplever høretab eller susen/ringen for ørerne.
Kontakt os, hvis du oplever høretab eller susen/ringen for ørerne.
bivirkninger
![]() Føleforstyrrelser
Føleforstyrrelser
Cisplatin kan give føleforstyrrelser. Du vil mærke dem som en prikkende fornemmelse i fingre eller fødder pga. en påvirkning af de yderste nerveender. I sjældne tilfælde kan din balance blive påvirket.
![]() Fortæl os, hvis du mærker føleforstyrrelser. Der er risiko for varige skader, hvis der ikke handles på dem.
Fortæl os, hvis du mærker føleforstyrrelser. Der er risiko for varige skader, hvis der ikke handles på dem.
![]() Appetitløshed/madlede
Appetitløshed/madlede
Kemoterapien kan påvirke din appetit og din lys til mad. Det er dog afgørende, at du får rigeligt med næring for at ruste din krop til behandlingen. Derfor er det vigtigt, at du spiser, selvom du ikke har lyst til mad. Det gælder også, hvis du er overvægtig, når du starter behandlingen. Det er ikke tiden til en
slankekur.
![]() Fortæl os altid, hvis du oplever appetitløshed og har svært ved at spise. Vi kan hjælpe dig til at få gang i appetitten igen.
Fortæl os altid, hvis du oplever appetitløshed og har svært ved at spise. Vi kan hjælpe dig til at få gang i appetitten igen.
![]() Det kan du selv gøre:
Det kan du selv gøre:
Spis det, du har lyst til, og når du har lyst. Gerne mange små måltider om dagen.
Spis mad med højt indhold af fedt, protein og kulhydrat også gerne søde sager som desserter og chokolade.
Tilsæt fedtstof i din mad kom fx piskefløde i din mad og brug smør på brødet.
Drik gerne søde drikkevarer som sodavand, juice, saftevand samt energieller proteindrikke.
Drik dagligt 40 ml. væske pr. kg. kropsvægt. Hvis du fx vejer 70 kg, skal du drikke 2,8 liter. Så undgår du dehydrering, der kan føre til appetitløshed.
![]() Fertilitet og seksualliv
Fertilitet og seksualliv
Hos mænd og yngre kvinder vil behandlingen kunne give en varig påvirkning af de indre kønsorganer og evt. medføre sterilitet, hvor man altså ikke mere vil være i stand til at få børn. Hos kvinder kan menstruationerne ophøre, og der vil således indtræde en førtidig overgangsalder. Hvis dette medfører
gener, kan der ofte være gavn af hormontilskud.
![]() Giv os besked, hvis du planlægger at få børn. For yngre kvinder kan det være relevant at få nedfrosset en æggestok inden behandlingen. Mænd kan få deponeret sæd inden behandlingen.
Giv os besked, hvis du planlægger at få børn. For yngre kvinder kan det være relevant at få nedfrosset en æggestok inden behandlingen. Mænd kan få deponeret sæd inden behandlingen.
![]() Under selve behandlingen skal du bruge prævention. Lægen kan råde dig til hvilken metode, der er den bedste.
Under selve behandlingen skal du bruge prævention. Lægen kan råde dig til hvilken metode, der er den bedste.
Du kan ellers fortsætte dit seksualliv, som du er vant til. Kræft smitter ikke, og der er ingen risiko for at skade din partner eller dig selv under jeres samliv. Seksualiteten kan dog have svære kår i et alvorligt sygdomsforløb. Din lyst kan forsvinde i perioder, både under og efter behandlingen. Er du kvinde, kan du få sarte og tørre slimhinder, som giver smerter ved samleje. Som mand kan du få forbigående rejsningsproblemer.
![]() Tal med os, hvis du oplever problemet i seksuallivet. Vi kan rådgive dig om de problemer, der kan være som følge af kræftsygdom og -behandling.
Tal med os, hvis du oplever problemet i seksuallivet. Vi kan rådgive dig om de problemer, der kan være som følge af kræftsygdom og -behandling.
bivirkninger
![]() Opstemthed
Opstemthed
Når du får Dexamethason, kan du opleve at blive mere energisk og humørmæssig opstemt, og samtidig kan du have svært ved at sove. Derfor skal du helst tage tabletterne om morgenen, da de ellers kan forhindre dig i at sove. Du kan også føle dig rastløs, modløs og nedtrykt. Enkelte vil få en egentlig depression.
![]() Fortæl personalet om dit humør.
Fortæl personalet om dit humør.
![]() Øget appetit
Øget appetit
Dexamethason øger appetitten hos mange patienter. Det går over igen, når du stopper med medicinen.
BIVIRKNINGER VED VÆKSTFAKTOR
![]() Ømhed eller smerter i knoglerne
Ømhed eller smerter i knoglerne
Vækstfaktor kan give dig symptomer som ømhed eller smerter i knoglerne specielt i bækken, lænd og lår. Det er et tegn på, at medicinen virker, og at din knoglemarv arbejder på at frigive stamcellerne.
![]() Hvis du får mange smerter, må du gerne tage almindelig smertestillende medicin som fx Paracetamol/Pamol, som kan købes i håndkøb på apoteket. Du skal dog være opmærksom på, at Paracetamol/Pamol sænker din temperatur, og derfor kan det være svært for dig at vurdere, om du har feber. Feber, der skyldes infektion, vil dog sjældent kunne holdes vedvarende nede af Paracetamol/Pamol.
Hvis du får mange smerter, må du gerne tage almindelig smertestillende medicin som fx Paracetamol/Pamol, som kan købes i håndkøb på apoteket. Du skal dog være opmærksom på, at Paracetamol/Pamol sænker din temperatur, og derfor kan det være svært for dig at vurdere, om du har feber. Feber, der skyldes infektion, vil dog sjældent kunne holdes vedvarende nede af Paracetamol/Pamol.
![]() Husk, at du altid kan kontakte os, hvis der er noget, du er utryg ved.
Husk, at du altid kan kontakte os, hvis der er noget, du er utryg ved.
Sådan kontakter du os
Hæmatologisk afdeling X
Telefon: 65 41 11 52.
Telefontid: Hele døgnet.
Kontakt altid afdelingen med det samme, hvis du oplever:
- Temperaturstigning over 38,5 C og generel utilpashed
- Andre tegn på infektion
- Blødning.
Sikker digital post:
www.ouh.dk/odex
Du kan skrive til os via Den Digitale Postkasse, hvis du har brug for:
- Ændring af tid i ambulatoriet
- Kontakt til hjemmeenheden
- Kontakt til patientforløbsvejleder.
Afdeling X kan desværre ikke tilbyde mailkonsultation og svar på prøver og lignende via mail. Vi anbefaler i stedet sundhed.dk.
Patientforløbsvejleder
Telefon: 65 41 11 72.
Telefontid: Mandag - fredag: 8.30-14.00.
Transportbestilling
Tlf.: 70 11 31 11.
Mandag-fredag: kl. 8.00-15.00.
Du kan tidligst bestille 14 dage før.

